吴小材:结直肠癌引起的肠梗阻手术治疗
临床决策分析
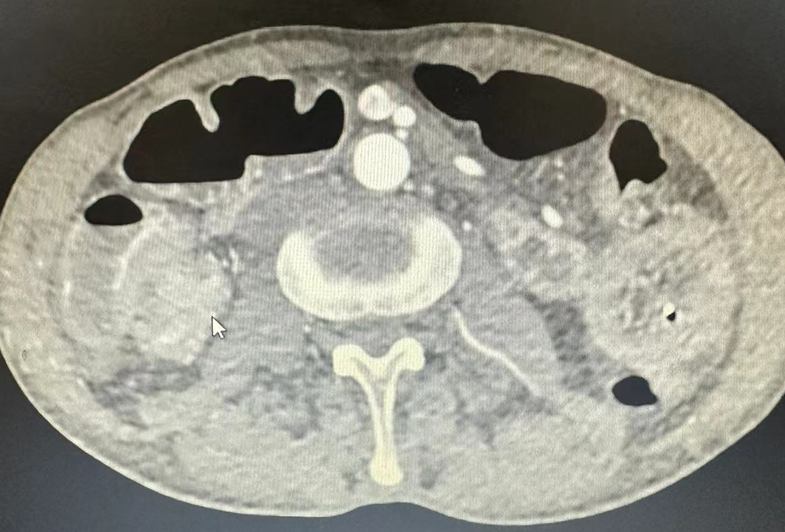
患者为66岁男性,1周前无明显诱因下开始出现阵发性中下腹胀痛,进食后有恶心呕吐,偶有腹泻。外院就诊予以行腹部CT检查,提示小肠梗阻,回盲部肠壁局部明显增厚,占位性病变待排。进一步完善肠镜检查,提示结肠占位性病变(待病理),结肠息肉。经MDT讨论,术前予以肠梗阻导管减压桥接治疗,并拟行腹腔镜下右半结肠癌根治术+小肠排列术。
术前腹部CT图
手术规划
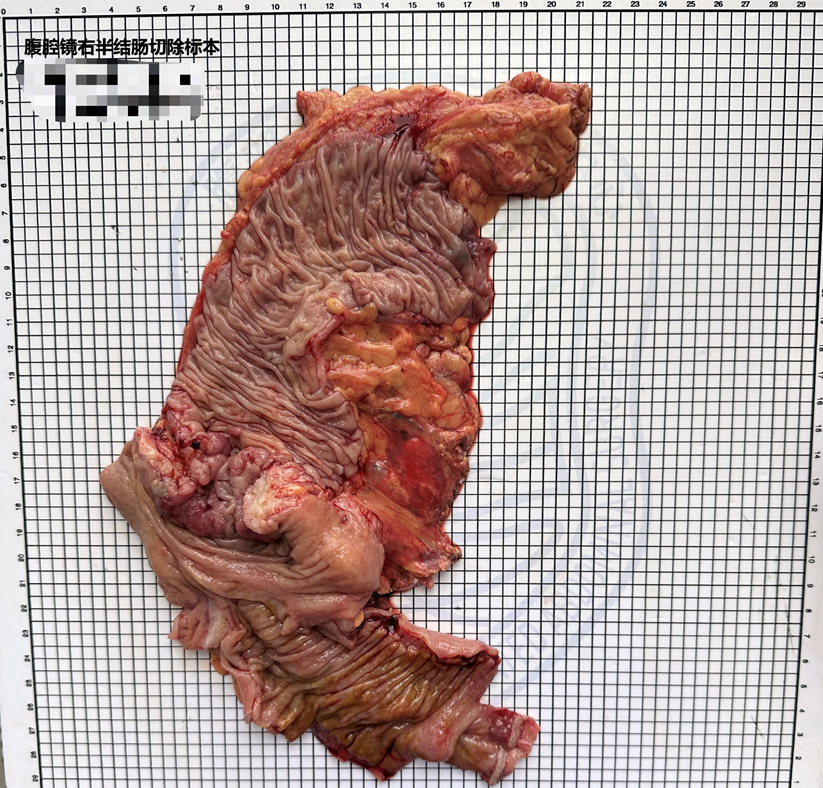
患者取大字位,先行输尿管支架植入术。腹腔镜探查见肿瘤位于升结肠,近端结肠明显折张,小肠排列管尖端位于末端回肠。首先头测入路,将横结肠肝曲完全游离,横结肠右半自十二指肠降部游离。然后转内侧入路,打开肠系膜上静脉表面腹膜,向外下牵拉回盲部,分离回结肠系膜,夹闭肠系膜上静脉根部。远心端切开,进入腹膜后Toldt’s间隙向头部方向分离,与头侧入路游离平面会师,继续向外分离至侧腹膜,发现此处为肿瘤粘连处。转为继续沿肠系膜上静脉解剖外科干,显露helene干,游离出胰十二指肠上前静脉和胃网膜右静脉并予以保留,游离右结肠动静脉后予以夹闭后离断。分离至结肠中动静脉,清扫其周围淋巴结,解剖出结肠中动静脉右支一并予以夹闭后离断。拓展胰腺表面与结肠系膜之间间隙,分离结肠系膜至完全游离。内侧入路向尾侧分离至末端回肠与尾侧系膜末端交界处。最后切开侧腹膜,于肿瘤床处剥离肾周脂肪囊,完整切除肿瘤。于下腹正中切口开腹,提出肠管,行回肠结肠侧侧吻合,切除右半结肠标本。将小肠拉出腹腔,见小肠套叠于肠排列管,予以小肠解开套叠,继续向远端排列至通过吻合口进入结肠远端。术后巨检:见升结肠可见溃疡型病灶,大小约6cm,占1周,质硬。
术后标本图
预后及随访
患者术后10天拔出肠梗阻导管顺利出院,未出现腹腔感染、肠瘘、腹腔出血等并发症。
结直肠癌是全球第三大最常见的恶性肿瘤,也是癌症相关死亡的第四大原因。由肿瘤引起的恶性大肠梗阻是晚期结直肠癌的常见并发症。据估计,在~20%的结直肠癌病例中,完全或不完全肠梗阻是该疾病的首发症状。而左侧恶性大肠梗阻 (MLBO) 可引起结肠扩张、细菌易位、梗阻性结肠炎以及电解质和体液失衡,并增加结肠坏死和穿孔的风险,给治疗带来了重大挑战。
目前,梗阻性结直肠癌治疗方法包括急诊手术、肠梗阻导管减压(TDT)或自膨胀金属结肠支架(SEMS)。据报道,接受急诊手术的患者的发病率和死亡率分别为 30-65% 和 15-35%。同时,接受紧急手术的患者中有40%留下了永久性结肠造口术。而急诊手术由于患者的身体状况不佳,包括肠水肿、高龄、脱水、电解质失衡和各种合并症等增加了手术风险。因此,减压后的手术被认为更加安全的。有大量证据表明,肠道休息和有效减压在肠梗阻的治疗中起着重要作用。
肠梗阻导管可以快速减压、引流,有效解除梗阻症状,提高一期根治性切除手术成功率。较传统鼻胃管的肠胃减压法治疗相比,鼻肠梗阻导管其导管长度明显增长,且内部有导丝,可控制其导管置入位置,在胃镜观察中可将其导管置入至梗阻处,对梗阻周围肠腔内容物进行抽吸,降低小肠组织压力,以快速缓解患者临床症状,也为患者后续治疗提供的充足的就诊时间,以改善其治疗效果,部分患者经肠道解压后,其肠道准备效果较高,手术治疗能够避免造口,以降低术后并发症发生率,促进患者早日康复。分析鼻肠导管临床应用特点显示,其导管的亲水性较高,在导丝引导下能够置入梗阻周围,患者保持带管站立冲洗、吸引,能够在重力作用下到达梗阻近端吸引,缓解梗阻情况,改善肠道梗阻、水肿情况,应用效果显著。此外,因70%的梗阻性结直肠癌发生在左半结肠,因此,经肛门途径放置肠梗阻导管(TDT)在临床应用范围增大。Yamada等报道了66例梗阻性结直肠癌接受TDT桥接手术(bridge to surgery),TDT的操作成功和临床缓解率分别高达93.9%和86.4%,穿孔率4.5%,微创手术率48.5%,一期造口率13.6%。另有研究证实,与急诊手术相比,TDT桥接手术显著提高了微创手术率(56.6%比0,P<0.001)和一期切除吻合率(87%比26.1%,P<0.001),两组的5年总生存率(OS)和无病生存率(DFS)的差异无统计学意义。
针对肠梗阻导管是否会对局部肿瘤造成压迫或引起肿瘤扩散这一疑问,Okuda等比较了急诊手术与TDT桥接手术的病理结果,发现两组的周围神经浸润(perineural invasion,PNI)、淋巴浸润和血管浸润率无明显差别,炎性因子如IL-6、IL-8和IL-1β表达亦差异无统计学意义,但TDT组的脓肿和病理学穿孔发生率明显较低,提示TDT对肿瘤及周围组织无压迫影响,可能不增加引起肿瘤扩散的侵袭风险。
值得注意的是,虽然肠梗阻导管置入具有较高的置管成功率和临床缓解率,对肿瘤的挤压较轻,较少引起肿瘤细胞的播散,而且价格较低。但临床应用过程中,肠梗阻导管由于管腔较细,容易堵塞,降低了梗阻的临床缓解率;置管后需要繁琐的冲洗或定期更换,增加了人工负担;并且置管时的操作以及导管尖端对肠壁的压力,可能引起肠穿孔,报道的穿孔发生率为0~10%。
本文仅供医疗行业专业人士学习使用
本文作者
小提示:87%用户已下载掌上医讯App,更方便阅读和交流,请扫描二维码直接下载App

(本网站所有内容,凡注明来源为“掌上医讯”,版权均归掌上医讯所有,欢迎转载,转载请注明出处,否则将追究法律责任。凡是本网站注明来源为其他媒体的内容为转载,版权归原作者所有,转载仅作分享,文章观点不作为掌上医讯观点,如有侵权,请及时联系我们,联系电话:0532-67773733)