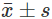点击标题下「蓝色微信名」可快速关注
文章来源:中华糖尿病杂志, 2022,14(12) : 1423-1429
作者:陈艳艳 周洁 张颖 付建芳 王莉 王奕 刘向阳 拓胜军 刘丽文 卢作维 李泽平 李晓苗
单位:空军军医大学第一附属医院内分泌科 空军军医大学第一附属医院内科学教研室 空军军医大学第一附属医院超声科 南昌大学玛丽女王学院
摘要
目的
探讨2型糖尿病(T2DM)患者糖化血红蛋白(HbA1c)水平与左心室亚临床收缩功能的相关性。
方法
选取2021年6至12月连续就诊于空军军医大学第一附属医院内分泌科的T2DM患者。收集患者的年龄、心率、收缩压、空腹血糖(FPG)、HbA1c、甘油三酯(TG)、尿微量白蛋白与肌酐比值(UACR)、左心室整体纵向应变(GLS)。依据GLS结果将研究对象分为T1(GLS≤16.6%)、T2(16.6%19.4%)共3组。采用单因素方差分析、Fisher精确检验或χ2检验、Kruskal-Wallis H检验比较组间临床特征和代谢指标的差异。采用Pearson相关分析法评价HbA1c与GLS的相关性,采用线性回归分析法分析T2DM患者左心室亚临床心肌收缩功能障碍的影响因素。
结果
共纳入152例患者。其中,T1组51例,T2组51例,T3组50例。HbA1c水平随着GLS高分位逐渐降低[(10.01±2.39)% vs(8.69±1.77)% vs(7.78±1.38)%,P<0.001]。Pearson相关分析法结果显示,HbA1c与GLS呈负相关(r=-0.48,P<0.001)。单因素线性回归分析结果显示,HbA1c、年龄、心率、收缩压、FPG、TG、对数UACR均为左心室亚临床心肌收缩功能障碍的影响因素(均P<0.05);多因素线性回归分析结果显示,HbA1c为GLS的独立影响因素(β=-0.613,P<0.001),对数UACR是GLS降低的最强影响因素(β=-1.010,P=0.024)。
结论
T2DM患者的HbA1c与左心室亚临床收缩功能进展存在负相关,高UACR水平是左心室纵向心功能受损的主要影响因素。
糖尿病与心力衰竭是相互影响的危险因素。研究显示,糖尿病患者发生心力衰竭的风险是非糖尿病患者的2倍以上[1]。其中,糖尿病心肌病(diabetic cardiomyopathy,DCM)作为糖尿病慢性并发症的一种特殊类型,与其较差的预后相关。流行病学研究表明,在糖尿病患者中DCM的患病率高达12%[2]。临床上糖尿病心肌异常改变是一个漫长的高血糖累及心肌功能的过程。发病比较隐匿,早期表现为左心室射血分数(left ventricular ejection fraction,LVEF)保留的无临床症状的心功能受损,被称为DCM的亚临床阶段[3]。目前,对于糖尿病相关的心室功能变化的认识尚未完全清楚。既往国内外大多数学者认为左心室舒张功能障碍是糖尿病进展中最早出现的心功能改变[4, 5]。近年来研究者利用新型斑点追踪超声发现,左心室整体纵向应变(global longitudinal strain,GLS)是反映左心室亚临床心肌收缩功能轻微异常的敏感标志[6],甚至该功能改变早于舒张功能受损[7]。糖化血红蛋白(glycated hemoglobin A1c,HbA1c)作为评估糖尿病患者血糖控制的“金标准”,与心脏事件的发生密切相关[8]。但在LVEF保留的无症状2型糖尿病(type 2 diabetes mellitus,T2DM)患者中,有关HbA1c水平与左心室亚临床收缩功能损害的相关性研究仍然有限。基于此,我们通过横断面研究探讨T2DM患者HbA1c是否与左心室亚临床心肌损伤独立相关,并找出与其相关的其他临床特征,以期为糖尿病患者心功能受损的早期诊断及血糖管理提供参考。
选取2021年6至12月就诊于空军军医大学第一附属医院内分泌科的住院T2DM患者。纳入标准:(1)符合1999年世界卫生组织制定的糖尿病诊断标准且满足HbA1c≥6.5%;(2)年龄≥18岁,性别不限;(3)临床资料完整。排除标准:(1)经冠状动脉CT或造影检查明确诊断为冠心病(冠状动脉粥样硬化性心脏病)或有过其他心脏疾病史者;(2)贫血;(3)严重心瓣膜疾病;(4)LVEF<50%;(5)心房颤动;(6)超声心动图记录缺失,二维斑点超声追踪图像无法分析者。本研究经空军军医大学第一附属医院伦理委员会批准,批准文号为XJLL-KY20222107,所有患者均阅读并签署知情同意书。
1.资料收集:收集患者年龄、性别、糖尿病病程、脑梗死病史、冠心病史、收缩压、舒张压、心率及相关药物(血管紧张素转换酶抑制剂/血管紧张素受体阻滞剂、钙通道阻滞剂、他汀类、胰岛素、二肽基肽酶Ⅳ抑制剂、胰高糖素样肽-1受体激动剂和钠-葡萄糖共转运蛋白2抑制剂)治疗情况等一般资料,根据身高、体重计算体重指数。使用标准实验室技术对所有受试者进行生化分析。采用高压液相法测定HbA1c(瑞士,罗氏501)。并于次日晨起留取晨尿5 ml送检,使用免疫比浊法检测尿微量白蛋白,并计算尿微量白蛋白与肌酐比值(urinary albumin to creatinine ratio,UACR)。同时抽取患者空腹静脉血并离心(4 000 r/min离心5 min,离心半径22.5 cm)留取血清,全自动生化分析仪(美国,Beckman全自动生化分析仪,BK-200)检测其空腹血糖(fasting plasma glucose,FPG)、血清尿酸、血肌酐及血脂谱[高密度脂蛋白胆固醇(high-density lipoprotein-cholesterol,HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein-cholesterol,LDL-C)、总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、载脂蛋白B、载脂蛋白A1]等指标。2.心脏超声:所有研究对象的超声心动图图像均由一名经验丰富的超声科医师根据美国超声心动图学会指南采集。常规超声心动图测量左心室缩短分数和每搏容积;用修正的Simpson双平面法评估LVEF。同时测量舒张早期(E峰)和舒张晚期(A峰)的峰值速度,并计算E/A比值。脉冲波组织多普勒成像测量舒张早期二尖瓣环速度(E′),计算E/E′比值,评估左心室舒张功能。对每个受试者进行二维斑点超声心动图检查(Philips Healthcare,iE33系统,X5-1探头),并同步连接12导联心电图。采集平静呼吸下左心室长轴切面(心尖四腔、二腔、三腔)连续3个心动周期的二维动态图像,存盘后脱机分析。QLAB 8.1二维应变分析软件自动追踪左心室心内膜和心外膜边界,显示左心室17节段的二维应变-时间曲线和牛眼图。若发现跟踪不良,根据需要手动调整心内膜线,重新读取图像,如果调整后无法追踪到两个以上的节段,则患者因图像质量不佳而被排除。由心房颤动引起的无法追踪的斑点图像也被排除在外。软件自动读取左心室GLS,取收缩期3个峰值应变的平均值,计算左心室整体平均GLS,用于评价左心室收缩功能。为减少测量数据的异质性,所有的数据均由同一名操作者在不了解研究对象临床资料的情况下根据标准方案分析获得。3.分组:依据GLS结果将研究对象分为T1(GLS≤16.6%)、T2(16.6%19.4%)共3组。其中,GLS截点值16.6%归为低分位T1组,19.4%归为第二分位T2组。4.诊断标准:糖尿病肾脏病:临床医师排除其他肾脏疾病,重复3次收集空腹尿液标本检测UACR平均值≥30 mg/g诊断为糖尿病肾脏病。糖尿病视网膜病变:参照2010年美国糖尿病学会指南,由眼科医师应用免散瞳的眼底照相技术对糖尿病视网膜病变进行诊断,并排除其他病因引起的视网膜病变。采用SPSS 26.0统计软件进行统计学分析。符合正态分布的计量资料以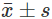 表示,组间比较采用单因素方差分析。非正态分布的计量资料以M(Q1,Q3)表示,组间比较采用Kruskal-Wallis H检验。计数资料采用频数(%)表示,组间比较采用Fisher精确检验或χ2检验。采用Pearson相关分析法评价HbA1c与GLS的相关性,采用线性回归分析确定与GLS有关的影响因素。方差齐性检验变量之间的多重共线性。根据数据分布,将UACR转换为对数形式进行分析。为了避免负值对值大小的影响,GLS以绝对值的形式给出。P<0.05为差异具有统计学意义。
表示,组间比较采用单因素方差分析。非正态分布的计量资料以M(Q1,Q3)表示,组间比较采用Kruskal-Wallis H检验。计数资料采用频数(%)表示,组间比较采用Fisher精确检验或χ2检验。采用Pearson相关分析法评价HbA1c与GLS的相关性,采用线性回归分析确定与GLS有关的影响因素。方差齐性检验变量之间的多重共线性。根据数据分布,将UACR转换为对数形式进行分析。为了避免负值对值大小的影响,GLS以绝对值的形式给出。P<0.05为差异具有统计学意义。
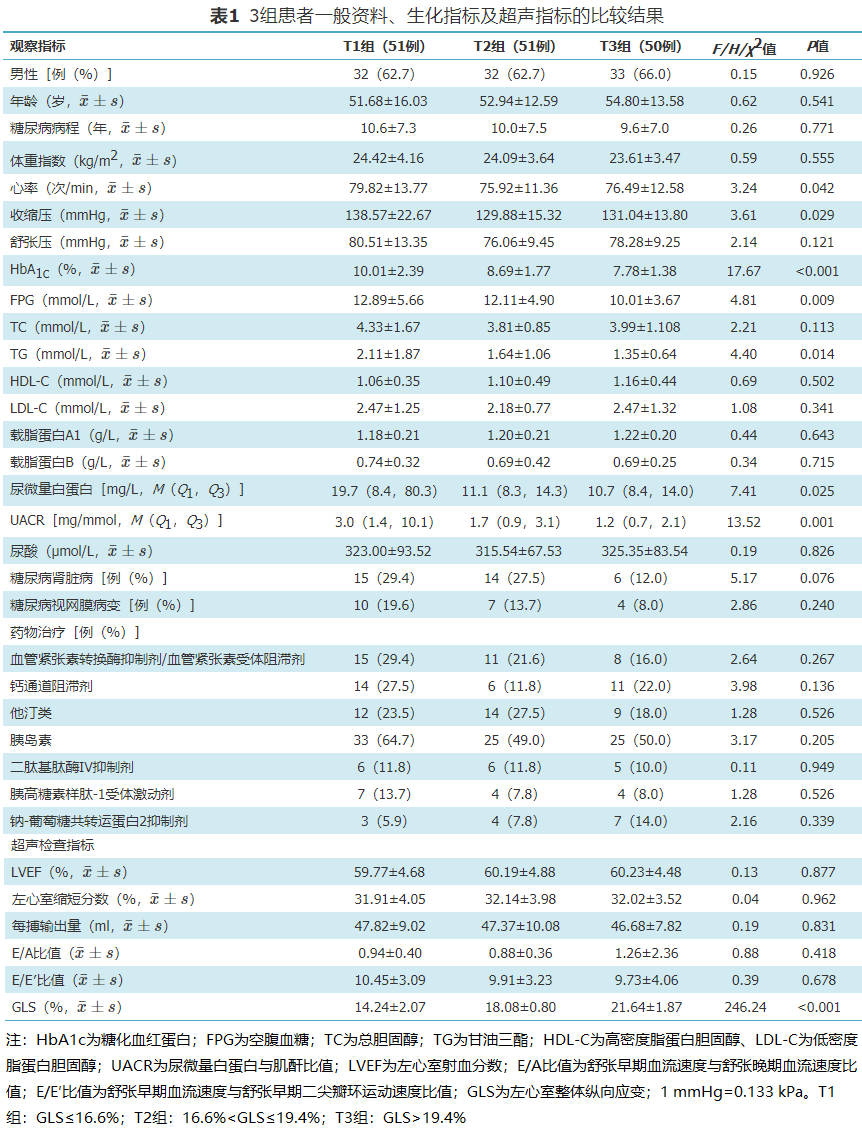
共纳入152例T2DM患者。其中,T1组51例,T2组51例,T3组50例。HbA1c水平随着GLS高分位逐渐降低[(10.01±2.39)% vs(8.69±1.77)% vs(7.78±1.38)%,P<0.001]。3组间FPG、收缩压、TG、尿微量白蛋白、UACR水平及心率差异均有统计学意义(P<0.05),3组间性别、年龄、体重指数、糖尿病病程、TC、LDL-C等及常规超声心动图指标(LVEF、左心室缩短分数、每搏输出量、E/A比值、E/E′比值)差异均无统计学意义(P>0.05,表1)。
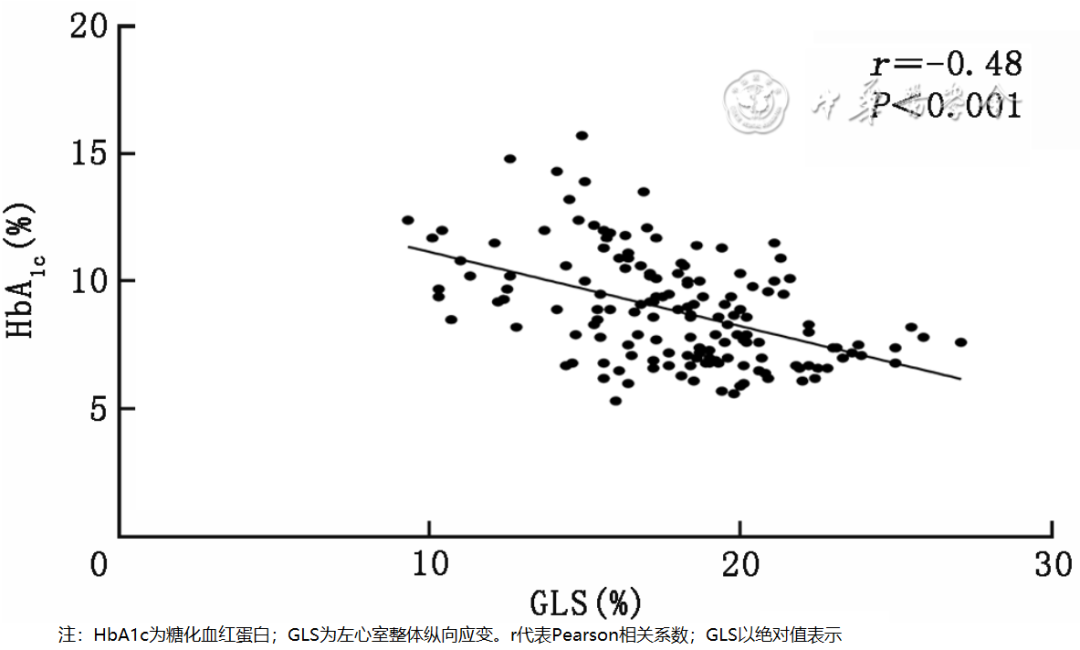
Pearson简单相关分析结果显示,HbA1c与GLS呈负相关(r=-0.48,P<0.001,图1)。为避免变量(尿微量白蛋白与UACR)之间的多重共线性问题,只纳入UACR作为自变量进行回归分析。为了确定与GLS有关的影响因素,将3组间差异具有统计学意义的变量(P<0.05)作为潜在混杂因素纳入线性回归分析。单因素分析结果显示,HbA1c、年龄、心率、收缩压、FPG、TG、对数UACR与GLS存在关联,均为左心室亚临床心肌收缩功能障碍的影响因素(均P<0.05);进一步多因素分析结果显示,HbA1c为GLS的独立影响因素,两者呈负相关(β=-0.613,P<0.001),且对数UACR是GLS降低的最强影响因素(β=-1.010,P=0.024,表2)。图1 152例2型糖尿病患者HbA1c与GLS相关性的散点图
本研究中,我们对152例保留LVEF的T2DM患者进行横断面研究,发现HbA1c与GLS评估的左心室亚临床收缩功能呈负相关,提示血糖控制不良对左心室收缩功能具有损害作用。此外,多因素回归结果表明,高UACR水平作为最强因素影响左心室纵向心肌功能。因此,积极控制血糖,改善肾功能是预防T2DM患者早期心功能障碍的重要治疗措施。既往研究表明,慢性高血糖不仅触发心肌代谢紊乱,还引起心肌微血管病变和心肌纤维化,导致心肌功能广泛受损,最终发展为糖尿病性心衰。Rubler等[9]于1972年确定并正式将其命名为DCM,称其是一类在糖尿病患者中发生的以心肌结构和功能重构为特征的特异性心肌病;且独立于高血压、冠状动脉病变、瓣膜病或其他心脏疾病[10]。由于心肌纤维“内纵-中环-外纵”的特殊排列方式,致使纵向心内膜下纤维最脆弱,容易受到糖脂代谢紊乱影响,早期即可出现亚临床左心室纵向收缩功能受损。此外,从病理机制上来讲,糖尿病性心肌病变是一个复杂现象。一方面,持续高血糖所致的糖毒性通过积累晚期糖基化终产物间接损害心肌细胞,诱发心肌炎症,激活肾素-血管紧张素系统,从而导致心肌僵硬和收缩能力受损;另一方面,慢性高血糖环境可直接损伤冠状动脉微血管内皮,导致冠状动脉微循环功能障碍、心肌缺血、心功能下降[11]。由于糖尿病性心肌损害早期尚不存在明显的心脏结构和功能改变。因此,临床常规心脏超声指标LVEF等并不能反映左心室收缩功能的细微变化。随着病情进展,常规超声检查发现心脏结构、功能异常时,心脏损害已不可逆转。本研究中常规心功能超声参数,LVEF、左心室缩短分数、每搏输出量、E/A比值和E/E′比值,在GLS组间差异并无统计学意义,提示采用LVEF等指标并不能敏感反映左心室功能的亚临床损伤。流行病学研究表明,血糖控制不良可能导致糖尿病患者心衰风险增加。其中,HbA1c>10%的糖尿病患者心衰风险是HbA1c<7%的1.6倍[8];HbA1c每升高1%,T2DM患者发生心血管疾病的相对风险增加18%,心力衰竭风险增加8%[12]。本研究多元线性回归结果证实了前期研究血糖控制水平与左心室纵向收缩功能相关的报道,表明HbA1c与GLS降低密切相关。HbA1c水平越高,心肌纵向收缩功能越差,且独立于多种心血管风险因素。这与国内外学者利用斑点追踪超声技术评估T2DM患者亚临床左心室局部收缩功能受损与HbA1c相关的结论一致[13, 14],提示血糖控制不良是导致早期心内膜下心肌细胞损伤的重要原因。多项证据表明,冠状动脉微循环受损参与糖尿病患者心功能障碍的发生、发展,并发挥着重要作用。一项应用心脏磁共振评估心肌血流灌注的研究显示[15],除心外膜大血管狭窄病变外,T2DM患者心肌灌注储备指数显著低于正常对照组,支持T2DM患者存在冠状动脉微循环功能障碍的理论。此外,大量研究报道糖尿病肾脏病,尤其是尿微量白蛋白的出现,不仅与糖尿病患者心脏结构、功能变化关系密切,还与心血管疾病预后明显相关[16]。一项利用PET/CT的研究显示,校正年龄、性别、吸烟、血压等混杂因素后,糖尿病患者心肌血流灌注仍显著低于非糖尿病患者,且其降低程度与24 h尿蛋白量呈负相关,提示冠状动脉微循环损伤进程可能与肾脏病变相一致[17]。另一项关于青少年1型糖尿病心-肾干预的试验中,证实UACR的检测对糖尿病相关的心血管并发症具有更大的预测价值[18]。鉴于此,糖尿病并发症的“共同土壤”假说可以部分解释这些发现。长期的高血糖环境引起线粒体功能障碍、氧化应激增加、炎症反应等过程相互影响,共同加剧大小血管内皮细胞和血管平滑肌功能受损[11]。进一步表明,糖尿病心脏病与微血管并发症有着相似的病理基础[19],特别是蛋白尿,被认为是微血管功能障碍的一面镜子。不仅是反映周身广泛血管损伤的早期敏感标记[20],而且是糖尿病心血管事件中强有力的预测因子。本研究中,蛋白尿与心肌功能下降的相关性被证实,且两者存在明显的剂量-效应关系。随着左心室GLS的降低,尿微量白蛋白与UACR显著增加。线性回归结果表明,高UACR水平是T2DM患者左心室纵向心功能受损的独立影响因素和主要决定因子。这一结果与Roy等[21]和Mochizuki等[22]的研究一致。提示UACR可以作为T2DM患者左心室亚临床功能受损的早期筛查指标。我们的研究具有临床适用性。DCM的发病机制被认为是多因素所致,但确切的病因仍不清楚。DCM的亚临床期是疾病发展的一个必经阶段,在此期间常规超声心动图和心电图等检查大多数正常,导致这类患者极易被临床医师忽视。而具有明显症状的糖尿病性心脏病可能需要数年才能发生,一旦发病,则很难逆转。因此,早期检测糖尿病性心肌受损对于预防未来可能发生的心血管事件具有重要价值。如前所述,在LVEF保留的无症状糖尿病患者中,评估左心室纵向心肌收缩功能可能是衡量其发生心力衰竭的关键指标。然而,糖尿病患者的哪些临床特征与左心室纵向心肌收缩功能受损有关尚未得到充分的研究。HbA1c作为慢性高血糖的标记物,是一种方便、快速的筛查工具,已成为兼具诊断和监测功能的复合型指标。所以,在影像学检查前,临床有必要评估HbA1c对潜在的早期心肌损害的识别能力。我们的研究结果表明,HbA1c与GLS关系密切,不仅可以敏感地识别血糖稳态改变的个体,还对保留LVEF的无症状糖尿病患者的早期血糖管理提供了新见解。此外,研究还发现UACR是GLS降低的最强影响因素,提示其可作为临床监测心肌功能障碍的早期预警。这对指导一线医师在糖尿病亚临床心肌受损阶段,采取及时的具有心-肾结局获益的钠-葡萄糖共转运蛋白2抑制剂等降糖药物具有重要的临床意义。然而,本研究仍存在部分局限性。首先,作为一项横断面研究,严格的血糖控制是否与GLS的改善有关尚不清楚,需进行队列研究进一步随访。其次,冠心病的排除基于临床判断,并非均行有创冠状动脉造影检查。最后,本研究入选人群为糖尿病且合并有/无高血压患者。研究显示无症状T2DM患者即使血压正常也存在GLS受损,糖尿病与高血压的协同作用可进一步诱发较严重的左心室功能障碍,但其受损程度并不是简单的累加。本研究单因素分析结果显示,收缩压作为影响因素与GLS受损有关。但在多因素分析中,其对GLS降低没有显著影响,这可能与研究人群中服用降压药的患者比例较高有关。例如通过应用肾素-血管紧张素系统阻滞剂使血压得到良好的控制,可以有效预防或扭转心肌应变异常。尽管如此,我们的样本可能更具有临床代表性。作为代谢综合征的组成部分之一,T2DM常与高血压作为一种共病伴生。选择血压正常的糖尿病患者可能需要一个更大样本量的研究中心,拥有包含更全面、详细临床信息的患者数据库。因此,由于选择偏倚,糖尿病本身对心肌的独立影响可能还需在更大队列中进行进一步的评估。综上所述,我们的研究表明,在LVEF保留的T2DM患者中,HbA1c与左心室亚临床收缩功能进展存在负相关。更重要的是,T2DM患者心肌收缩功能降低与蛋白尿的存在密切相关,高UACR水平可能是左心室纵向心功能受损的独立影响因素和潜在的预测指标。因此,我们的发现可能对心血管疾病风险增加的T2DM患者具有重要的临床意义,再次更新了对这些患者早期血糖管理的认识,并为临床积极有效地应用具有心血管获益的降糖药物提供参考。
参考文献略
来源:中华糖尿病杂志微信公众号
小提示:87%用户已下载掌上医讯App,更方便阅读和交流,请扫描二维码直接下载App

(本网站所有内容,凡注明来源为“掌上医讯”,版权均归掌上医讯所有,欢迎转载,转载请注明出处,否则将追究法律责任。凡是本网站注明来源为其他媒体的内容为转载,版权归原作者所有,转载仅作分享,文章观点不作为掌上医讯观点,如有侵权,请及时联系我们,联系电话:0532-67773733)