【重症医学研究】中重度婴幼儿急性呼吸窘迫综合征死亡风险因素分析
本文刊于:中华儿科杂志,2023,61(3) :216-221
DOI:10.3760/cma.j.cn112140-20221108-00947
作者:方伯梁 许峰 陆国平 任晓旭 张育才 靳有鹏 王莹 刘春峰 成怡冰 杨巧芝 肖曙芳 杨镒宇 霍习敏 雷智贤 党红星 刘霜 武志远 李科纯 钱素云 曾健生
单位:国家儿童医学中心 首都医科大学附属北京儿童医院重症医学科,重庆医科大学附属儿童医院重症医学科,复旦大学附属儿科医院重症医学科,首都儿科研究所附属儿童医院重症医学科,上海交通大学医学院附属儿童医院 上海市儿童医院重症医学科,山东第一医科大学附属省立医院小儿重症医学科,上海交通大学医学院附属上海儿童医学中心重症医学科,中国医科大学附属盛京医院小儿急诊急救内科,河南省儿童医院重症医学科,聊城市人民医院重症医学科,昆明市儿童医院重症医学科,广州妇女儿童医学中心重症医学科,河北省儿童医院重症医学科,海南省妇女儿童医学中心重症医学科
通信作者:曾健生,Email:zengjsh@sohu.com

封面图:《山洪倾泻》 作者:龚书瑶 女,9岁 江苏省南通市第三附属小学
摘要
目的
分析儿童重症监护病房(PICU)内儿童急性呼吸窘迫综合征(PARDS)死亡风险因素。
方法
对“肺表面活性物质治疗婴幼儿中重度PARDS疗效分析”所建立的临床数据库资料进行二次分析。回顾性病例总结2016年12月至2021年12月中国14家三甲医院PICU的101例中重度PARDS婴幼儿的死亡风险因素。根据患儿出PICU时情况分为死亡组和存活组,比较一般情况、基础疾病、氧合指数、机械通气等临床资料差异。组间比较采用Mann-Whitney U检验或χ2检验。采用受试者工作特征(ROC)曲线评估氧合指数预测病死率的准确性。采用多因素Logistic 回归分析死亡风险因素。
结果
101例中重度PARDS婴幼儿中男63例(62.4%)、女38例(37.6%),年龄为(12±8)月龄。死亡组患儿23例,存活组患儿78例。死亡组中合并基础疾病及免疫缺陷患儿比例均高于存活组[52.2%(12/23)比29.5%(23/78),30.4%(7/23)比11.5%(9/78),χ2=4.04、4.76,P=0.045、0.029],肺表面活性物质(PS)使用率低于存活组[8.7%(2/23)比 41.0%(32/78),χ2=8.31,P=0.004]。年龄、性别、小儿危重症评分、PARDS病因、机械通气模式、72 h内液体平衡情况2组间差异均无统计学意义(均P>0.05)。死亡组PARDS治疗第1~3天氧合指数值均高于存活组[11.9(8.3,17.1)比15.5(11.7,23.0)、10.1(7.6,16.6)比14.8(9.3,26.2)、9.2(6.6,16.6)比 16.7(11.2,31.4),Z=-2.70、-2.52、-3.79,均P<0.05]。死亡组治疗3 d后氧合指数改善程度较存活组更差[0.03(-0.32,0.31)比 0.32(-0.02,0.56),Z=-2.49,P=0.013]。ROC曲线分析示第3天的氧合指数值对中重度婴幼儿PARDS死亡预测的准确度较好(曲线下面积=0.76,标准误=0.05,95%CI 0.65~0.87,P<0.001);当氧合指数取值11.1时,灵敏度78.3%(95%CI 58.1%~90.3%),特异度60.3%(95%CI 49.2%~70.4%)。多因素Logistic回归分析显示,在校正了年龄、性别、小儿危重病评分和72 h内液体负荷情况后,未使用PS(OR=11.26,95%CI 2.19~57.95,P=0.004)、第3天氧合指数值(OR=7.93,95%CI 1.51~41.69,P=0.014)及免疫缺陷(OR=4.72,95%CI 1.17~19.02,P=0.029)均为PARDS患儿死亡的独立危险因素。
结论
中重度PARDS婴幼儿病死率较高,合并免疫缺陷、未使用PS、确诊第3天OI值较高均为其死亡风险因素。PARDS确诊第3天氧合指数值可在一定程度上预测死亡。
儿童重症监护病房(pediatric intensive care unit,PICU)内儿童急性呼吸窘迫综合征(pediatric acute respiratory distress syndrome,PARDS)病死率在过去10年显著下降,但仍高达20%,在部分发展中国家则达40%~50%。明确PARDS患儿死亡风险因素有利于采取进一步治疗措施来改善预后。2015版“儿童急性肺损伤共识会议(pediatric acute lung injury consensus conference,PALICC)”建议进行相关研究。已有研究报道氧合指数、儿童死亡风险评分、液体平衡状态等均可能与PARDS患儿死亡相关。现对多中心注册研究“肺表面活性物质(pulmonary surfactant,PS)治疗婴幼儿中重度PARDS疗效分析”所获数据进行二次分析,以期明确相关死亡风险因素。
对象和方法
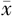 ±s表示,组间比较采用t检验,不符合正态分布的计量资料用M(Q1,Q3)表示,组间比较采用Mann-Whitney U检验。计数资料以例(%)表示,组间比较采用χ2检验。采用受试者特征工作(receiver operating characteristic,ROC)曲线评估氧合指数预测病死率的准确性。采用多因素Logistic回归分析死亡风险因素。以双侧P<0.05为差异有统计学意义。
±s表示,组间比较采用t检验,不符合正态分布的计量资料用M(Q1,Q3)表示,组间比较采用Mann-Whitney U检验。计数资料以例(%)表示,组间比较采用χ2检验。采用受试者特征工作(receiver operating characteristic,ROC)曲线评估氧合指数预测病死率的准确性。采用多因素Logistic回归分析死亡风险因素。以双侧P<0.05为差异有统计学意义。结果
一、基本资料
101例患儿中男63例(62.4%)、女38例(37.6%),年龄(12±8)月龄,PICU内病死率为22.8%(23/101),具体临床资料见表1;34.7%(35/101)患儿合并基础疾病,其中免疫缺陷(包括原发免疫缺陷或骨髓抑制)为最常见的基础疾病,占15.8%(16/101);死亡组基础疾病合并率显著高于存活组(P=0.045),免疫缺陷患儿比例显著高于存活组(P=0.029);死亡组PS使用率显著低于存活组(P=0.004),且确诊PARDS后总住院时间显著短于存活组(P=0.018);两组患儿PARDS病因、PCIS、机械通气模式、72 h内液体平衡情况、确诊PARDS后PICU时间和呼吸机时间差异均无统计学意义(均P>0.05)。
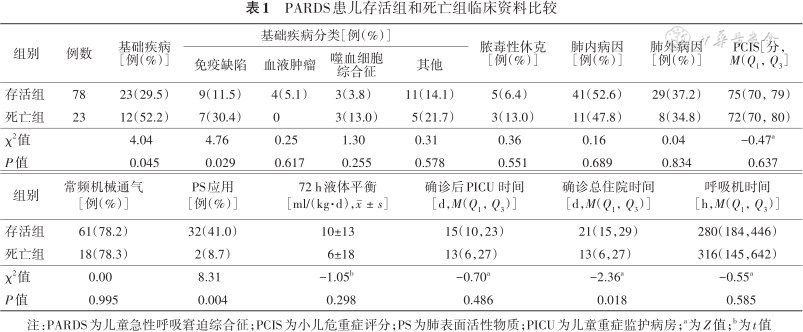
二、PARDS患儿氧合情况变化分析
死亡组患儿PARDS诊断后第1~3天氧合指数均显著高于存活组(均P<0.05),死亡组患儿治疗3 d后氧合指数改善程度显著差于存活组(P=0.013),见表2。ROC曲线分析显示第3天的氧合指数对中重度PARDS婴幼儿死亡预测的准确度较好(曲线下面积=0.76,标准误0.05,95%CI 0.65~0.87,P<0.001)。氧合指数取值7.2时,灵敏度100.0%(95%CI 85.7%~100.0%),特异度26.9%(95%CI 18.3%~37.7%);氧合指数取值31.2时,灵敏度26.1%(95%CI 12.6%~46.5%),特异度100.0%(95%CI 95.3%~100.0%);氧合指数取值11.1时,灵敏度78.3%(95%CI 58.1%~90.3%),特异度60.3%(95%CI 49.2%~70.4%),见表3。

三、PARDS患儿死亡风险Logistic多因素回归分析
死亡风险因素的Logistic多因素回归分析显示,未使用PS、第3天OI值及合并免疫缺陷均为PARDS患儿的死亡风险因素(均P<0.05,表4)。

讨论
小提示:87%用户已下载掌上医讯App,更方便阅读和交流,请扫描二维码直接下载App

(本网站所有内容,凡注明来源为“掌上医讯”,版权均归掌上医讯所有,欢迎转载,转载请注明出处,否则将追究法律责任。凡是本网站注明来源为其他媒体的内容为转载,版权归原作者所有,转载仅作分享,文章观点不作为掌上医讯观点,如有侵权,请及时联系我们,联系电话:0532-67773733)



